Чого не робитиме хороший невролог і які діагнози не ставитиме – пояснює Олександра Щебет, неврологиня, членкиня Міжнародної асоціації головного болю.
Чого не робить хороший невролог?
Не призначає гомеопатію – як будь-який хороший лікар. Гомеопатія не працює, це ефект плацебо.
Не призначає велику кількість препаратів, бо міжлікарська взаємодія і поліпрагмазія – не дуже добре.
Якщо вам видали папірець із призначенням 5-7 і більше препаратів – запитайте себе “Чи розуміє лікар, що він лікує?”
Можна також запитати його щодо кожного препарату, що це і для чого.
Так само є запитання до доказовості лікаря, який призначає багато біодобавок, дієтичних добавок, невідомо де і як сертифікованих, апелюючи, мовляв, “це натурально”.
Усе вироблене на заводі не є натуральним. Справді натуральне отримуємо з їжі. Ба більше, коли є неврологічна проблема, те, що називають “натуральними препаратами” зазвичай не працює взагалі.
До мене постійно приходять пацієнти, яким лікарі радили “прокапатися, щоби почистити організм”. Відгомін радянської медицини, коли треба було заповнювати стаціонари, тому і вигадали цю систему.
Вона не має нічого спільного з критичним мисленням, доказовістю та здоровим глуздом. Зазвичай крапають не 100% доказові препарати, від яких або немає ефекту, або він короткочасний. А коштують препарати дорого.
Крапельниці – це шлях введення препаратів у невідкладних станах.
Якщо людина приходить на прийом до невролога, у неї немає невідкладного стану – “крапати” їй нічого не потрібно.
Коли я розпочинала працювати, це практикували в стаціонарі. І ця норма там зберігається донині. Тут уже запитання до реформи нашої медичної системи.
Хороший невролог не призначає чи не кожному, особливо людям до 40 років, зробити доплер судин, УЗД судин. На УЗД судин ми хочемо побачити дві речі – наявність чи відсутність бляшок, і наскільки вони великі (атеросклеротичні бляшки). Атеросклероз не з’являється в молодому віці за рідкісними винятками і не лікується крапельницями.
Або якщо ми хочемо побачити, що перешкоджає кровотоку (тромби, дисекції судин), і там є певна клініка – не доказово спиратися на дані обстеження доплера судин за умов лікування головного болю, запаморочення тощо. В міжнародних протоколах цього немає.
Недоцільно робити скринінг судин людині 18-20 років, у якої просто постійно болить голова від сидіння за комп’ютером.
Це типова ситуація: людина працює за комп’ютером увесь день, не встаючи, і в якийсь момент починає боліти голова. Йде до невролога, який каже: “Щось із судинами, зробіть доплер”. Лікарі часто його призначають, бо це наглядно для пацієнта – на екрані демонструють його судини, кровотік. Пацієнту буває часто недостатньо встановити діагноз клінічно, йому потрібне документальне підтвердження (МРТ або УЗД судин). Втім, насправді доплер нам нічого не покаже, а коштує близько 1 000 грн.
Отже, людина робить доплер, отримує великий описовий протокол. Зазвичай висновок буде таким: “Ознаки ангіоспазму судин і ознаки венозної дисциркуляції або посиленого венозного кровотоку”. Далі, спираючись на ці страшні слова, пацієнту призначають якісь судинні препарати і ноотропи. Насправді ситуація не вимагає такого лікування, бо судини тут ні до чого.
Пацієнту треба було би насамперед облаштувати зручне робоче місце. Щоби монітор стояв перед очима, руки зручно лежали на столі, а не звисали. Раз на годину-півтори вставати на 5-10 хв, щоби пройтися кімнатою чи офісом, виходити подихати (не покурити).
Налаштувати режим харчування і пиття, обмежити вживання кофеїну. Офісні працівники часто випивають на день 3-5 чашок, а це може посилювати головний біль. Будь-яка регулярна дозована фізична активність – це теж профілактика хронічного головного болю, напруги.
Щодо ноотропів, так званих препаратів для покращення роботи головного мозку, на які в суспільстві великий попит: їх багато рекламують у ЗМІ, але ці препарати на 100% недоказові.
Решта – психостимулятори, які зазвичай мають ще й наркотичну дію. З ними бавитися не слід. Таблеток ноотропів поки не придумали.
Як і всі доказові лікарі, хороший невролог не користується методами обстеження альтернативної медицини.
До мене приходили пацієнти з результатами “діагностики аури”.
Чула на кшталт: “Тоненька аура в ділянці обстеження голови – перевірте головний мозок”. З результатами “діагностики за методом Фоля”: “Не такий тонус судин – перевірте судини”.
Люди роблять аналізи крові на “гельмінти”, якісь біорезонансні методи діагностики усіх систем та органів. “Наш брат” може приплести будь-яку логіку таких досліджень, пояснюючи їхню доцільність пацієнту. З реальним життям і доказовістю це немає нічого спільного.

Які діагнози не ставить хороший невролог?
Найбільше “спеціалісти” спекулюють на діагнозі остеохондроз.
В класифікації хвороб є діагноз остеохондроз, але він означає не те, що пишуть у нас. Остеохондроз хребта – це нормальні, вікові зміни хребта. Втрачається еластичність тканин, судин, так само хребет і міжхребцеві диски, які виконують функцію амортизаторів, з часом трошки втрачають первинну функцію.
Звісно, ці зміни помітні на знімках рентгену, КТ або МРТ. Рентгенологи їх описуватимуть, бо мусять описати те, що бачать. Втім, це не патологія.
Прозвучить некоректно, але з віком ми зношуємося.
Типова ситуація: людина до 40 років приходить до лікаря зі скаргами на біль у попереку або в шиї, який понад пів року турбує щодня та посилюється надвечір. У не дуже хорошому випадку лікар скаже: “Остеохондроз”, – і скерує на МРТ усіх відділів хребта. Далі так званий остеохондроз лікуватимуть великою кількістю препаратів, половину з яких треба буде колоти або прокапати.
Тут відразу декілька значних помилок. Якщо біль триває понад три місяці, це вже категорія хронічного болю, який лікується абсолютно інакше.
Якщо пацієнт скаржиться на біль у спині, а лікар на неврологічному огляді молоточком бачить якісь випадіння, зміну рефлексу, чутливості, підозрює велику грижу або іншу проблему – лише тоді скеровує на МРТ і то не на весь хребет, а на конкретний відділ. І це буває не так часто.
Насамперед, треба розпочинати з немедикаментозних методик – лікувальної фізкультури та фізичної реабілітації. Розібратися, яка гігієна положення пацієнта на робочому місці, на якому матраці та подушці спить, яка рухова активність. На жаль, лікарі ігнорують це у 80% випадків, а з цього треба розпочинати.
Лише потім, за потреби, призначаються знеболювальні, протизапальні препарати. В жодному разі не крапельні препарати. Ми нічого не крапаємо, не “виводимо солі” – це повна нісенітниця.
Якщо вам говорять: “У вашому хребті накопичилися солі, давайте “прокапаємо” та виведемо”, – шукайте іншого лікаря.
Другий і третій поширені “діагнози помийки” – дисциркуляторна енцефалопатія (ДЕП) та вегето-судинна дистонія (ВСД). У світі їх немає, тільки у нас.
Під цими “діагнозами” може маскуватися що завгодно – від головного болю до періодичного запаморочення, мігрені, головного болю напруги, зниження пам’яті, порушення сну.
Найгірше, коли ситуація хронічна і правильно лікується підбором профілактичного засобу, але “спеціалісти” ставлять “діагноз помийку” та лікують крапельницями.
Зазвичай певну роль відіграє вік. Людині 40 + напишуть ДЕП. Менше сорока – ВСД. До мене щодня приходять пацієнти, яким ставили такі “діагнози помийки”.
Днями була пацієнтка на плановому візиті. Фізично здорова жінка, 45 років, живе в райцентрі. Вперше прийшла до мене три роки тому з папкою обстежень, аналізів, знімків. Скаржилася на щоденний інтенсивний головний біль, інколи з нудотою. Була змушена щодня приймати знеболювальне. Жила так 10 років.
Весь цей час ходила до лікарів, переважно їй ставили діагнози – ВСД, дисциркуляторна енцефалопатія, тривожний астенічний синдром. Як у людини, у якої 10 років болить голова, не буде тривоги? Кожен з лікарів відправляв на МРТ, призначав купу аналізів, препаратів, крапельниці. Вона все робила.
В якийсь момент вона потрапила до мене. Ми встановили діагноз – змішаний хронічний головний біль – та підібрали профілактичний препарат. Це була одна таблетка. Жодних обстежень я не вимагала, бо неврологічний огляд показав, що у пацієнтки все нормально з рефлексами.
Спочатку вона з недовірою поставилася до призначення, але перетелефонувала за тиждень і сказала, що весь цей час голова не болить. Тепер приїжджає раз на пів року на профілактичний огляд (їй так спокійніше), приймає профілактичний препарат в мінімальний дозі і живе без головного болю. Проблема в тому, що вона могла би розв’язати цю проблему десять років тому.
Інший приклад з практики, коли ВСД став “діагнозом помийкою” в найгіршому сенсі. Жінка прийшла на прийом, їй було трохи за 40 років. Її шкіра була жовтою. Розповідала про головний біль, стомлюваність, слабкість, біль в животі та незрозумілу нудоту. В її медкарті я прочитала записи сімейного лікаря та невролога – ВСД, рекомендовані якісь трав’яні препарати. Її не скеровували на УЗД чи до гастроентеролога, на аналізи крові. На моє запитання: “Ви знаєте, що жовта?” – пацієнтка відповіла, що помічала зміну кольору шкіри, але звикла. У неї виявився рак підшлункової залози, крайня стадія. Невдовзі її не стало.
Коли і де шукати хорошого невролога?
Невролог не з тих лікарів, хто в ідеалі має бути один раз і назавжди, як сімейний лікар, терапевт, стоматолог, гінеколог чи косметолог.
Але невролога варто шукати, якщо вас, наприклад, турбують проблеми головного болю чи в спині, інші різноманітні захворювання нервової системи, під час лікування інсульту або для його профілактики чи лікування наслідків.
Традиційно, у нас ще ходять до неврологів з проблемами психоемоційної сфери, тривогами, депресіями, порушеннями сну. У світі ніхто з неврологів цим не займається, але ми мусимо, бо наші люди часто бояться ходити до психіатрів. Звертаючись до невролога, людина собі каже: “У в мене все добре, просто нерви полікую”. Десь це так, а десь – ні, і маємо рекомендувати пацієнту звернутися до психіатра.
У нас немає фахової спільноти, наприклад, асоціації неврологів.
В наших реаліях люди шукають невролога або на певних інформаційних ресурсах за рейтингами лікарів, або за відгуками у соцмережах, або за рекомендаціями знайомих.
Я вважаю, що, шукати лікаря за рейтингом інтернет-ресурсів – недієвий спосіб. Якби вони складалися за незалежними критеріями – було би одне. Втім, рейтинги не завжди об’єктивні.
Добре працює “сарафанне радіо”. Особисто я, потребуючи допомоги, запитую рекомендації у колег. Так само можна запитувати у родичів, знайомих, яким допомогли з подібною проблемою. Хоча тут теж все неоднозначно, бо лікарів і підходів до пацієнта багато – у якомусь випадку вони діють, а у якомусь – ні.
Ідеальний варіант – мати сімейного лікаря, якому довіряєте, і запитувати у нього порад щодо вузькопрофільного фахівця, який дотримується засад доказовості та критичного мислення.
Які ознаки хорошого невролога
Хороший невролог, як будь-який хороший лікар, повинен завжди читати професійну літературу. Навчання не припиняється закінченням інтернатури, а продовжується щодня.
Ті самі недоказові діагнози – остеохондроз, ДЕП, ВСД – наші неврологи не вигадали, так у нас викладають. Це катастрофа.
Вже у процесі практики починаєш розуміти, що це все не те.
Хороший лікар мусить знати англійську мову, бо наукові дані до нас приходять з англомовних країн, там завжди найбільша база науковості та доказовості. Найкращий варіант – читати першоджерела.
Хорошому лікарю має бути цікаво слухати професійні конференції, семінари. Це ознака того, що людина хоче підвищувати фаховість. В Україні є хороші навчальні програми, зазвичай, вони коштують грошей. Тобто, на жаль, не кожен лікар може собі це дозволити.
Хороший невролог не має обмежуватися нервовою системою, а мати широкий медичний світогляд стосовно суміжних спеціальностей.
Має трохи знати кардіологію, ендокринологію, гінекологію, багато психіатрію, тому що є багато суміжних діагнозів.
Встановити діагноз – найважче, бо після того лікування вдається підібрати доволі швидко. На жаль, лікарі не завжди хочуть “копатися”, розбиратися.
Наприклад, мігрень – це напади сильного головного болю, якому можуть передувати “спецефекти”, типу порушення зору або оніміння частини тіла. За 10-15 хв ці порушення минають (це основний діагностичний критерій), після чого розпочинається інтенсивний головний біль.
У дівчини 23 років стався напад мігрені. Вона ніколи такого не відчувала, перелякалася та викликала швидку. Швидка, почувши про оніміння тіла (яке вже минуло), забрала дівчину в лікарню, зробили там МРТ, нічого не побачили і написали діагноз – транзиторна ішемічна атака. Колись транзиторну ішемічну атаку називали мікроінсультом або передінсультним станом. Щось їй там “прокапали”, зробили додаткове обстеження судин та відпустили додому.
Через три дні у неї повторюється мігрень. Вона знову викликали швидку, знову везуть у відділення. За місяць ця дівчина мала п’ять таких викликів. П’ять разів їй писали такий діагноз. А це був не інсульт, а класична мігрень. Проблему розв’язав правильно підібраний антимігрен. Жах, що колеги у відділенні займаються інсультом і не розпізнали.

Як хороший невролог проводить огляд?
На прийомі невролог, як інші лікарі, проводить стандартне опитування, збір анамнезу, з’ясовує, як давно з’явилася проблема, які спадкові фактори.
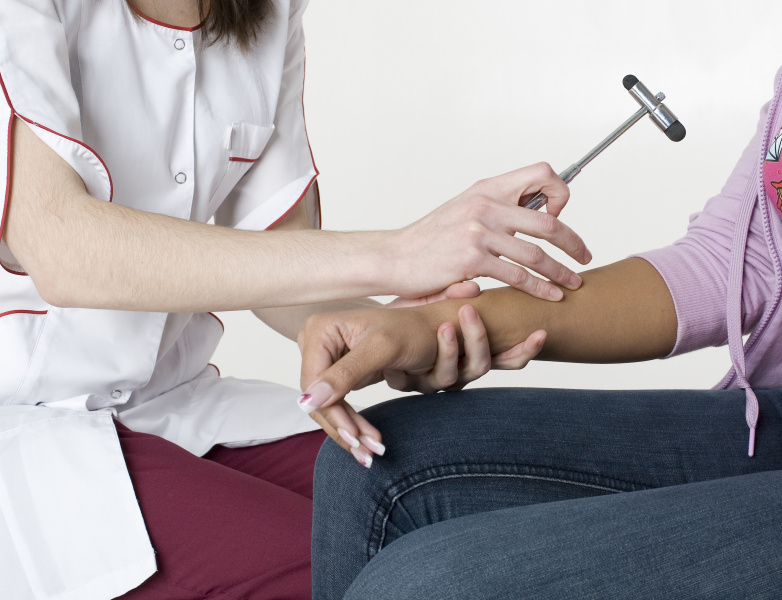
З нестандартного – під час неврологічної консультації завжди має бути неврологічний огляд молоточком. За допомогою молоточка ми вивчаємо роботу нервової системи, перевіряючи рефлекси.
Завдяки неврологічному огляду можемо доволі чітко сказати, де є ураження (якщо є), якого характеру, які потрібні обстеження (якщо потрібні). Відразу можемо сказати, проблема в головному мозку чи в спинному, чи в периферичних нервах. Більшість неврологічних діагнозів можна встановити на первинному огляді без додаткових методів обстеження, типу МРТ чи ще чогось.
Якщо ви прийшли на консультацію, невролог не зробив неврологічний огляд, а відразу скерував вас на МРТ – це некоректний огляд. МРТ лише підтверджує нашу здогадку, яку побачили за допомогою молотка, не більше. Коли я починала працювати, МРТ було чимось рідкісним, куди було не так просто потрапити. І нічого – ми виставляли діагноз за допомогою атопічної діагностики та молоточка, і все адекватно лікували.
Через те, що зараз доступність методів діагностики висока, і це вид заробітку – значення додаткових засобів обстеження перебільшене.
Збираючись на прийом до невролога, зазвичай не треба попередньо здавати аналізи.
Якщо людина телефонує у клініку, щоби записатися на першу консультацію до невролога, а їй кажуть перед візитом зробити якісь обстеження, то це не завжди коректно.
Але є нюанси. От мені, наприклад, пишуть у соцмережі: “Хочемо до вас на прийом”. Я запитую, з якою проблемою. Якщо людина у віці, наприклад, має гіпертонічну хворобу, атеросклероз чи проблеми з тромбозами, прошу свіжі аналізи (коагулограма, на ліпідний профіль), що можуть мені знадобитися вже на першому візиті.
Базовий набір для кабінету хорошого невролога – молоточок, одноразові рукавички та кушетка.
На неї можна покласти пацієнта, щоб подивитися максимально повний неврологічний статус. Неврологічний огляд можна проводити і сидячи, просто певні речі лікар може не побачити.
Якщо невролог не працює в стаціонарі, він не зобов’язаний бути у білому халаті. Це неважливо. Ба більше, існує так званий синдром білого халату – деяких пацієнтів він лякає, тиск підсвідомо підвищується, тому просять консультувати не у халаті.
Як хороший невролог комунікує з пацієнтом?
Пацієнт приходить до лікаря за підтримкою, тому хороший лікар ніколи не скаже терпіти біль. Неважливо, це невролог, стоматолог чи лор.
У мене була пацієнтка з хронічною мігренню, яка прочитала в Google про профілактичну терапію і попросила лікаря підібрати їй, на що почула: “Ви начитались Google, терпіть, ви ж жінка”. Найгірше, я знаю цього лікаря, він теж позиціонує себе як доказовий.
Крім лікування, лікарі мають просвітницьку місію. Якщо людина про щось прочитала в Google, де багато недостовірної інформації, хороший лікар має роз’яснити. З пацієнтами треба розмовляти. Якщо лікар відмахується від запитань, це ознака поганого лікаря.
Мала пацієнтку, у якої, крім головного болю, була депресія. Один із неврологів, який її намагався лікувати, кричав на неї, що вона не може взяти себе в руки, відлинює від роботи і домогосподарства.
Це не просто не по-лікарськи, це не людяно. Хороший лікар має вірити пацієнту, а не сумніватися, що людина хвора. Якщо не віриш – не треба з пацієнтом працювати, потрібно передати його колезі, або поставити собі запитання, що з тобою не так? Є така штука в психіатрії, коли людина вигадує собі діагноз з якоюсь метою. Це буває дуже рідко. І тут вже має розібратися психіатр.
Пацієнтам важливо пам’ятати – це нездорова історія, коли лікар на зв’язку 24/7.
Якщо це тільки не якась невідкладна ситуація. Звісно, схема лікування може вимагати зв’язку з лікарем. Краще це робити очно, але не завжди у пацієнтів є можливість приходити на огляд кожні 3-5 днів. Тут справді допомагають соцмережі і телефони, на розсуд лікаря.
Загалом, якщо лікар встановив діагноз, підібрав схему лікування, яка підходить, не потребуючи суттєвої корекції дози, кратність візитів призначається в індивідуальному випадку – раз на місяць чи тричі місяці, раз на пів року, або раз на рік.